Эритроплакия шейки матки — что это такое?
Данный термин обозначает патологию слизистых тканей, находящихся ближе ко входу во влагалище. Болезнь характеризуется атрофией поверхностного эпителиального слоя шейки матки. Заболевание считается малоизученным, поэтому информация о нем неполная и оставляет множество загадок для профессионалов. Тем не менее недуг успешно лечится и имеет положительный прогноз.
Эритроплакия шейки матки (код по МКБ-10 87) получила свое название из-за особенностей внешнего проявления. В переводе с греческого название переводится как «красное пятно». Патология может развиваться как у женщин детородного возраста, так и у пациенток во время менопаузы или постменопаузы. Заболевание легко диагностируется и часто сопровождается воспалительными процессами (кольпитом или цервицитом).
Эритроплакия (фото см. ниже) является серьезным заболеванием.
Так как данное состояние является предраковым, именно своевременная диагностика имеет важное значение. Правильное лечение позволяет обеспечить полное выздоровление пациентки и снизить вероятность возникновения злокачественных новообразований.
Чаще всего эритроплакия шейки матки (МКБ-10 87) протекает бессимптомно, но в некоторых случаях может сопровождаться слизистыми выделениями и контактной кровоточивостью. При постановке диагноза врач учитывает данные расширенной кольпоскопии, влагалищного осмотра в зеркалах, гистологического исследования биоптата, а также цитологического анализа. Чаще всего лечение заболевания проводят хирургическим путем с применением малоинвазивных техник, а поражение цирвиального канала может быть показанием к конизации шейки матки.
Место в классификации
Истончение эпителия шейки, сопровождающееся дискератозом, называют эритроплакией. Гистологическими признаками являются:
- атрофия поверхностного и промежуточного слоя многослойного плоского эпителия;
- гиперплазия базального и парабазального слоя;
- атипия клеточных элементов.
Наличие клеточной атипии позволяет отнести эритроплакию к предраковым процессам. К этой же группе патологий по классификации И.А. Яковлевой и Б.Г. Кукутэ (1977) относятся следующие заболевания:
- дисплазия шейки матки;
- эритроплакия;
- лейкоплакия с атипией;
- аденоматоз.
Патология развивается у женщин репродуктивного возраста, а также в период менопаузы. У девочек до полового созревания не наблюдается.
Причины
Эритроплакия шейки матки недостаточно изученное и крайне редкое заболевание, причины возникновения которого до конца не ясны. Специалисты выделяют несколько групп женщин, наиболее подверженных данной патологии. Чаще всего болезнь развивается на фоне:
- Цервицита (воспаления шейки матки).
- Инфекционно-воспалительных процессов различного характера.
- Дисплазии.
- Различных форм кольпита.
Помимо этого, нарушения в структуре эпителия могут быть спровоцированы травмами, полученными в ходе:
- повреждения шейки матки во время родов;
- проведения абортов;
- применения химически агрессивных методов контрацепции;
- выполнения лечебного или диагностического выскабливания.
Также специалисты считают, что развитию эритроплакии шейки матки способствуют нарушения восстановительных процессов поврежденных тканей, гормональный дисбаланс, расстройства эндокринного характера и сбои в работе иммунной системы.
Особую опасность представляет недостаток эстрогена. Это является причиной нарушения правильного формирования клеток эпителия. Многие врачи считают, что эритроплакия может передаваться генетически. У пациенток, в чьем роду по женской линии проявлялось подобные заболевание, риск возникновения патологии значительно повышается.
Причины развития патологии
- Болезни, носящие инфекционный характер, и передаются половым путём.
- Травмирование шейки матки, при искусственных абортах, родовом акте, что протекал с осложнениями.
- Действие физических и химических факторов.
- Заболевания по эндокринологии.
- Ослабленный иммунитет.
- Генетическая расположенность.
Учёные всего мира питаются более глубоко изучить причины развития заболевания. Это может положительно воздействовать на лечение, избежать развития эритроплакии шейки матки.
Проблема эритроплакии шейки матки до конца не изучена, поэтому у пациентов нередко возникают вопросы об этом заболевании. Эритроплакия является предраковым состоянием шейки матки и встречается у женщин разного возраста, кроме девочек до менархе.
Диагностика данной патологии — важный момент профилактики рака. Морфологически это истончение эпителиального шара внешней части шейки, визуально оно выглядит как красное пятно. Согласно МКБ-10, код эритроплакии — N87, Дисплазия шейки матки.
Синоним заболевания — эндометриоидная гетеротопия. Этиологические факторы развития патологии эпителия внешней поверхности шейки до сих пор не классифицированы.
Спровоцировать появление эритроплакии могут:
- Хронические воспалительные процессы многослойного эпителия, в результате которых происходит гибель и отторжение клеток.
- Микст-инфекция.
- Наследственные заболевания.
- Повреждения эпителиального покрова шейки во время родов, после абортов, диагностических процедур, которые выполняет гинеколог при кольпо- и гистероскопии.
- Частое использование средств контрацепции, оральные контрацептивы с большим количеством прогестерона.
- Нарушения гормонального фона женщины, характеризующиеся повышением количества женских половых гормонов.
- Снижение иммунной защиты. Повышение элементов клеточного иммунитета оказывает негативное влияние, уменьшаются островки Лангерганса, обладающие защитными особенностями.
- Возрастная атрофия эпителия и курение сигарет, вызывающие нарушение трофики тканей вследствие сужения сосудов.
Симптомы
Часто изменение эпителия диагностируется случайно во время осмотра гинекологом внутренних половых органов. Единственным проявлением запущенного состояния эритроплакии может стать кровотечение при половых актах или после спринцевания. Редко бывают интенсивные выделения крови.
При наличии воспаления вульвы, влагалища, цервикального канала будут преобладать симптомы заболевания. При этом женщина жалуется на выделения зеленоватого оттенка с неприятным запахом и на болезненные ощущения внизу живота, в области внешних половых органов.
Выделения возникают чаще в фазу обострения, перед началом менструального цикла.
Методы диагностики
Любое обследование врача начинается сбором анамнестических данных. Врач в разговоре с пациенткой обсуждает такие темы, как:
- особенности менархе, длительность, характеристика менструального цикла;
- наличие воспалительных процессов вульвы, влагалища, повышающих степень развития эритроплакии;
- проведенные хирургические манипуляции в области гениталий;
- количество родов, которые закончились появлением на свет живого ребенка, наличие осложнений после родов, абортов на ранних и поздних сроках беременности;
- диагностические и лечебные процедуры на шейке, полости матки, например выскабливания;
- травмы половых органов, их последствия;
- наследственные заболевания.
После опроса пациентки гинеколог проводит осмотр. Он обращает внимание на:
- общее состояние шейки матки;
- наличие красных пятен (симптом эритроплакии);
- состояние влагалищной части (форма, характер поверхности, внешнего зева);
- характер выделений (цвет, консистенция, запах).
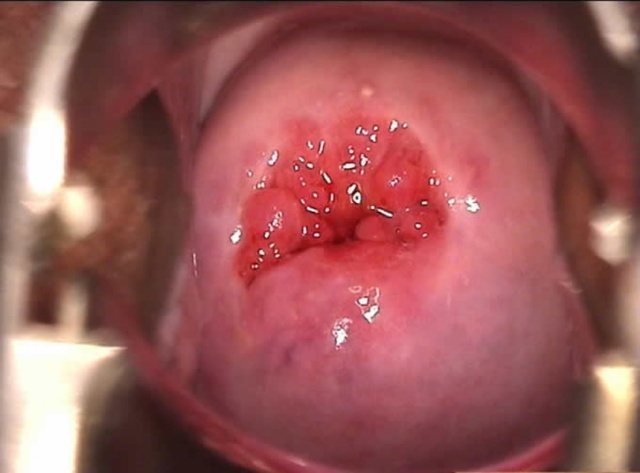
Патогномонический признак патологии при осмотре — красное пятно с четким, неровным очертанием, валиком нормальной слизистой оболочки вокруг.
После осмотра может быть назначена двуручная пальпация структурных элементов внутренних половых органов женщины.
При таком обследовании одна рука врача находится во влагалище, другая — на внешней поверхности живота. Врач характеризует состояние шейки и тела матки, придатков.
Помимо пальпации, назначаются:
- Цитологическое исследование.
- Флуоресцентная микроскопия.
- Кольпоскопия.
- Кольпомикроскопия.
- Гистология.
Цитологическое исследование — это методика выявления атипичных изменений в структуре клеток эпителия шейки матки, скрининг рака органа.
При проведении ЦИ специальным шпателем берутся мазки с 3 участков шейки матки:
- Непосредственно с поверхности органа.
- Из области пересечения многослойного и цилиндрического эпителиев.
- Из нижней трети канала.
Материал наносится на предметные стекла, маркируются места взятия клеток. В лаборатории мазки окрашиваются по Папаниколау, осматриваются под микроскопом, им выставляется класс от 1 до 5. Значения классов:
- Норма.
- Воспаление.
- Начальные признаки морфологических изменений клеток.
- Признаки злокачественности.
- Большое количество раковых клеток.
Флуоресцентная микроскопия — метод определения генетического материала клетки (ДНК, РНК). По степени свечения диагностируется наличие злокачественных элементов: зеленое — норма; красное соответствует раковому заболеванию.
Кольпоскопия — метод визуального осмотра преддверья влагалища, стенок, наружной части шейки матки. Проводится с помощью специального эндоскопического аппарата — кольпоскопа. Выделяют простую и расширенную процедуру: без нанесения красителей и с использованием специальных веществ (раствора Люголя, гематоксилина, уксусной кислоты).
Исследование базируется на окрашивании и обесцвечивании клеток эпителия. Например, реакция на обработку уксусной кислотой — утрата цвета из-за спазма микрососудов слизистой оболочки; на раствор Люголя реагируют зоны с большим количеством гликогена, они окрашиваются в коричневый цвет.
Таким образом, кольпоскопия — метод визуального осмотра для скрининга предраковых состояний и раковых заболеваний. Подобная ей кольпомикроскопия — метод обзора при увеличении после окрашивания эпителия гематоксилином.
Гистология — представляет собой достоверный способ диагностики клеточного состава исследуемого органа. Материал берется при кольпоскопии скальпелем из подозрительных зон.
Это основные методы диагностики эритроплакии. Существуют также дополнительные исследования, которые назначают по показаниям:
- Микробиологическая диагностика выделений с целью определения инфекционного возбудителя, спектра медикаментов для лечения.
- ПЦР — для выявления вирусов, возбудителей внутри клеток, которых невозможно заметить при микроскопии, скрытой форме заболевания.
- Анализы гормонального фона при выявлении патологических изменений.
- Диагностическое выскабливание слизистой оболочки матки, цервикального канала с целью оценки состояния внутреннего слоя.
- Исследование с фосфором — выявляет пролиферацию клеток.
- Оптическая томография — обследование с помощью инфракрасных лучей во время гинекологического осмотра.
Терапия
Эритроплакия — это предраковое заболевание, поэтому подход к лечению должен быть индивидуальный, комплексный, направленный на полное выздоровление пациентки.
Лечение эритроплакии должно стать звеном профилактики перехода в раковое состояние. Кроме того, терапия должна быть направлена на устранение причин развития патологии.
Специалисты учитывают риск малигнизации патологической зоны и быстро начинают лечение.
Основные направления лечения:
- Устранение воспалительных процессов путем использования суппозиториев, оральных препаратов.
- Терапия гормональными медикаментами. Комбинированные оральные контрацептивы принимаются в течение 21 дня с паузой в 7 дней. При гестагенной недостаточности терапия проводится одним средством начиная с 15 дня менструального цикла.
- Прием антиаллергенных препаратов (Лоратадин, Диазолин, Кларитин).
- Иммунокоррекция, иммуномодуляция.
- Обновление микрофлоры влагалища путем перорального приема препаратов с лактобактериями, а также использования медикаментов в виде свечей, например Гинофлора.
Единственным методом полноценного лечения эритроплакии является хирургическое вмешательство, то есть удаление зоны патологии.
Методы хирургического лечения:
- Диатермокоагуляция — влияние током на зоны измененного эпителия с формированием язвы, после заживления которой пациентка излечивается. Вмешательство делают во вторую фазу менструального цикла. У метода есть недостатки: боль, кровотечения, образование толстого рубца на месте язвенного дефекта.
- Криодеструкция — влияние на патологическую зону жидким азотом, то есть прижигание. Процедура рекомендуется в первую фазу менструального цикла. Преимущество метода — отсутствие боли, кровотечения, рубца. Но есть противопоказания: острое воспаление влагалища, внешней части шейки матки.
- Лазерная деструкция — безопасный метод удаления патологической ткани с минимальными осложнениями.
В послеоперационный период рекомендуется удержание от половых актов и от принятия горячей ванны. Пациентка проходит диспансеризацию и обследование через 1, 6, 12 месяцев после операции. Женщина снимается с учета после двух отрицательных результатов исследования.
Осложнениями эритроплакии являются:
- Малигнизация зоны трансформации (развитие онкологии).
- Хроническое воспаление.
Осложнения после медикаментозной и гормональной терапии могут быть обусловлены особенностями организма женщины и его восприятием принимаемых препаратов.
Больше всего осложнений вызывает диатермокоагуляция. Рубец, оставшийся после лечения, сужает маточный канал, что впоследствии может привести к разрыву во время родов. Кроме того, повышается риск развития таких проблем, как: кровотечение, эндометриоз, заражение инфекциями и даже бесплодие.
Инфицирование и воспаление могут появиться и после лазерной деструкции, если пациентка не будет соблюдать рекомендации врача.
Профилактику различают специфическую и неспецифическую. В первом случае это вакцинация против вирусной этиологии, например вируса папилломы. Во втором — предупреждение появления воспалительных процессов, травматизма половых органов, а при их развитии — проведение соответствующего лечения.
Симптомы эритроплакии шейки матки
Чаще всего заболевание протекает бессимптомно. Иногда женщины замечают небольшие кровотечения, не связанные с менструацией. Это объясняется травматизацией дистанционного слоя эпителиальной ткани. Если заболевание развивается на фоне местной инфекции, то она будет протекать с типичными для воспаления симптомами. К ним относятся:
- Дискомфорт.
- Боль во влагалище.
- Обильные серозно-гнойные выделения.
Во время гинекологического осмотра на поверхности шейки матки хорошо видны ярко-красные области. Пятна выделяются на фоне здоровых покровов, и имеет неровный контур. Покраснение слизистой ткани во время эритроплакии происходит из-за истончения эпителия, благодаря чему просвечиваются кровеносные сосуды. Визуально область воспаления выглядит как блестящее пятно, которое начинает кровоточить от любых малейших повреждений (инструментами или пальцами).
Как ставиться диагноз?
Эритроплакия чаще выявляется при плановых осмотрах. Для получения полной картины заболевания, клинические рекомендации предлагают придерживаться следующих этапов.
- Сбор анамнеза
Указание на существование в прошлом цервицита, кольпита повышает риск развития эритроплакии. Также важно знать, были ли вмешательства в матку (аборты, выскабливания), количество родов и их осложнения.
- Гинекологический осмотр
Позволяет визуально заметить измененную шейку. Необходимо определить характер поверхности, рельеф, форму наружного зева, наличие и внешний вид выделений из цервикального канала, и видимые патологические отклонения. При эритроплакии на шейке появляются ярко-красные участки с четкими, но неровными краями, которые окружены нормальной слизистой оболочкой.
- Бимануальное исследование
Безболезненное. Шейка плотная, смещаемая. При выраженной эритроплакии могут появляться прожилки крови на перчатке врача.
- Цитологическое исследование
Помогает выявить ранние изменения в строении клеток поверхностного слоя эпителия. Для точной диагностики берут три мазка каждый на отдельное стекло: с поверхности шейки, из зоны стыка плоского и цилиндрического эпителия и из нижней трети цервикального канала. Чаще всего применяется окраска по Папаниколау. В зависимости от характера выявленных клеток, изменениям в мазке присваивается класс от 1 до 5.
Первый класс соответствует нормальному состоянию, когда отсутствуют признаки воспаления и атипии. 2 класс – мазок воспалительного типа. 3 класс – единичные признаки изменения соотношения ядра и цитоплазмы клеток. 4 класс – у некоторых клеток появляются характеристики злокачественности. 5 класс – множество атипичных клеточных элементов.
- Флуоресцентная микроскопия
Помогает выявить клеточное ДНК и РНК и по спектру свечения определить выраженность атипии. Желто-зеленое свечение соответствует норме, а оранжево-красное – раку.
- Кольпоскопия
Простая кольпоскопия выполняется без использования дополнительных средств, расширенная – после обработки шейки раствором Люголя, уксусной кислоты, гематоксилином, адреналином. Пробы основаны на свойстве эпителия прокрашиваться или обесцвечиваться. При обработке уксусной кислотой из-за спазма сосудов цвет слизистой становится бледным. Смазывание раствором с йодом (Люголя) приводит к изменению цвета эпителия на коричневый, но только на участках, содержащих гликоген. По результатам кольпоскопии можно предположить наличие предракового заболевания.
- Кольпомикроскопия
Проводится при помощи увеличения в 160-200 раз в падающем свете. При этом поверхность шейки окрашивают гематоксилином.
- Гистологическое исследование
Наиболее точный метод, позволяющий определить клеточный состав в шейке матки. Материал для него берут острым стерильным скальпелем во время кольпоскопии. При этом основываются на полученные данные во время исследования, биоптат берут из наиболее подозрительного участка.
Дополнительные методы диагностики применяются по показаниям в зависимости от клинической ситуации и необходимости провести дифференциальную диагностику. Применяют следующие исследования:
- Бактериологическое исследование выделений из влагалища для определения типа инфекционного агента и его чувствительности к антибиотикам.
- ПЦР-диагностика для выявления вирусной инфекции, а также внутриклеточных возбудителей, которые незаметны в мазке, и латентной инфекции.
- Гормональный профиль при сопутствующих проявлениях гормональных отклонений.
- УЗИ органов малого таза.
- Раздельное диагностическое выскабливание позволяет оценить состояние эндометрия и слизистой цервикального канала.
- Исследование с радиоактивным фосфором основано на способности этого элемента накапливаться в очагах, в которых более выражено происходит пролиферация клеток.
- Оптическая когерентная томография – метод, при помощи которого получают изображение поперечной микроструктуры тканей. Манипуляция проводится в инфракрасном свете и позволяет получать изображение с высоким разрешением. Специальной подготовки методика не требует и может быть применена во время гинекологического осмотра.
Диагностика
Протокол эритроплакии шейки матки не представляет особых сложностей при диагностировании. Подтвердить заболевание и исключить онкологию позволяют:
- Осмотр на гинекологическом кресле. На поверхности эпителиальных тканей видны ярко-красные или бордовые участки, имеющие четкие границы и неправильную форму. Если дотронуться до пораженной области, она может начать кровоточить.
- Расширенная кольпоскопия. Сквозь истонченные ткани просвечиваются строма шейки матки. При проведении теста Шиллера (обработка эпителия «Люголем»), пораженные области не окрашивается, а при нанесении 3 % уксусной кислоты — бледнеют.
- Цитология соскоба. Данный анализ позволяет выявить увеличение числа базальных клеток с признаками атипии. Если атипичных клеток много, лечащий врач назначает прицельную или конхотомную биопсию, а также исследование гистологии эритроплакии шейки матки.
Если заболевания сочетается с инфекционными патологиями, дополнительно применяется исследование посева мазка, серологические методы и ПЦР-диагностика. Для оценки общего состояния органов малого таза может быть назначено УЗИ. Эритроплакия может провоцировать рак шейки матки, предраковые фоновые состояния, эндометриоз, лейкоплакию, истинную эрозию, цервицит, аденоматоз, дисплазию. В сложных ситуациях к диагностике привлекают врача-онколога.
Стоит отметить, что чаще всего болезнь выявляется после стандартного осмотра на кресле. Дополнительные анализы нужны, чтобы исключить сопутствующие патологии, в том числе онкологические заболевания.
Причины и симптомы эритроплакии полости рта
Основными причинами эритроплакии полости рта являются местные травматические факторы. Повреждение слизистой острыми краями разрушенных зубов, некачественно смоделированными кламмерами, неотполированным базисом протеза, ребристыми элементами ортопедических или ортодонтических конструкций – все это может вызвать необратимую трансформацию клеток эпителия.
Высокий процент эритроплакии полости рта наблюдается у жителей Средней Азии, что обусловлено жеванием наса – смеси, состоящей из табака, извести, золы. Очаговое изменение структуры слизистой возможно у пациентов, перенесших курс лучевой терапии при лечении опухолей челюстно-лицевой области. При несоблюдении правил гигиены, наличии множественных кариозных дефектов вероятность развития эритроплакии полости рта существенно возрастает.
При эритроплакии полости рта пациенты жалуются на жжение, сухость слизистой в участке поражения. Во время осмотра выявляют пятно диаметром до 2 см ярко-красного или насыщенного вишневого цвета. Патологически измененные ткани четко отделены от здоровых. Основными морфологическими элементами поражения при эритроплакии полости рта являются бляшки мягкой консистенции, имеющие бархатистый оттенок.
Дополнительное травмирование слизистой приводит к появлению эрозивных участков. Снижение местного иммунитета способствует активизации бактериальной микрофлоры, вследствие чего происходит инфицирование изъязвлений. О присоединении вторичной инфекции при эритроплакии свидетельствуют гнойные пленки, белесоватые наслоения.
Лечение
Специалисты рассматривают два вида лечения эритроплакии шейки матки: консервативное и хирургическое, разрушающее патологические области. Перед выбором подходящей терапии врач рассматривает причины развития заболевания и текущую симптоматику.
Лечение возможно при помощи следующих методов:
- Путем прижигания пораженной области электрическим током.
- Обработка жидким азотом.
- Лечение эритроплакии шейки матки гормонами.
- Воздействие на больные участки радиоволнами или лазером.
В случае необходимости проводится конизация шейки матки. Данный вид терапии может быть выполнен при помощи ножа, лазера или петли. Лечащий гинеколог подбирает необходимую терапию, опираясь на результаты, полученные в ходе диагностического исследования.
Причины возникновения атипичных клеток
Все дело в особенностях работы организма. В нашем ДНК изначально заложен процесс старения и гибели клеток — апоптоз. Он осуществляется на генетическом уровне. Именно он и отвечает за то, чтобы атипичные клетки удалялись из организма путем саморазрушения. Так происходит практически всегда. Сбой в запрограммированной гибели и является предпосылкой к развитию онкологических заболеваний.
- Инфекции и грибковые заболевания:
- кандидоз;
- хламидиоз;
- актиномикоз;
- генитальный герпес;
- ВПЧ.
- Атрофический вагинит.
- Лучевая терапия (поражение радиацией).
- Беременность.
- Воздействие некоторых медикаментов.
- Внутриматочная спираль (ВМС).
Может ли быть причиной отклонений не инфекционный процесс, а предрак или рак? Как мы уже ранее говорили, при таком виде заключения врачи называют клетки «неопределенными». Пока не совсем понятно — пройдет это самостоятельно после лечения или это все-таки предрак и необходимо удаление патологических участков шейки матки.
Мазок с шейки матки воспалительного типа (ВТМ) бывает и при легкой дисплазии (CIN 1). Ее наблюдают (женщина раз в 6 месяцев сдает мазок на онкоцитологию) или советуют удалить после биопсии — азотом, радиоволнами, электрическим током или иным способом.Все что касается дисплазии, вы можете прочесть в этом материале.
Медикаменты
В большинстве случаев гинекологи назначают пациенткам медикаментозное лечение, путем приема иммуностимулирующих и противовирусных препаратов, таких как: «Панавир», «Ацикловир», «Иммунал», «Фамвир», «Полиоксидоний», интерферонов и других средств. Длительность курса устанавливает врач. При необходимости применяются вагинальные суппозитории и крема.
Основной задачей во время лечения эритроплакии является снятие имеющегося воспаления. Начинать терапию, направленную на лечение самой патологии, можно только после устранения воспалительных процессов. Прижигание любыми методами проводится только по условно здоровым тканям, после чего пациентке назначаются препараты, обладающие ранозаживляющими и антисептическими свойствами: свечи «Галавит», «Д-пантенол», «Супорон» и подобные средства.
Способы лечения атрофии слизистой влагалища
Заместительная терапия проводится с помощью гормональных средств для перорального приема (содержащих синтетические гормоны прогестерон и эстрадиол, вроде Овестина), суппозиториев и кремов (содержащих гестагены — синтетический прогестерон). Врачи назначают и препараты, содержащие фитоэстрогены, однако они менее эффективны.
Гормональное лечение проводится на протяжении нескольких лет, однако сам результат заметен после месяца применения. Лечащий врач фиксирует результаты в процессе диагностики, однако даже при положительном результате стоит помнить, что атрофия является возрастным проявлением и может неоднократно рецидивировать.
Популярны среди женщин и свечи «Метилурацил», стимулирующие регенерацию тканей, способствующие избавлению от кольпита.
При данной патологии репродуктивные возможности женщины сильно ограничены. Атрофия шейки матки и гипоэстрогения приводят к бесплодию, когда зачатие становится невозможным. В этом случае женщине поможет искусственное оплодотворение с использованием донорской яйцеклетки.
Если атрофия связана с анатомическими дефектами, после их устранения нормализуется месячный цикл. У женщины появляется возможность забеременеть и выносить ребенка.
Гормоны
В том случае, если причиной эритроплакии является гормональный сбой, лечение проводится при помощи корректировки фона. Удаление аномальной области возможно только после нормализации менструального цикла. Чаще всего для этого применяются следующие средства:
- «Тризистон».
- «Утрожестан».
- «Антеовин».
- «Линдинет» и другие.
Назначение гормональных препаратов производится только после проведения анализов на определение уровня гормонов в крови.
Прижигание электрическим током
Этот способ называется диатермокоагуляцией. Он является одним из старейших методов лечения. Во время процедуры на пораженную зону воздействуют высокочастотным электротоком. Длительность такого лечения составляет около получаса, эффективность — более 70 %, для полного восстановления после процедуры может потребоваться от 2 до 4 месяцев.
Данный тип лечения сопровождается осложнениями, в том числе рубцами на шейке матки, которые становятся причиной сужения цервикального канала. Прижигание электротоком назначают только рожавшим женщинам, которые больше не планируют беременеть.
Факторы заболевания
Предраковые процессы не возникают сами по себе. Ведущая роль в их появлении принадлежит хроническому воспалению. Это приводит к некробиозу и слущиванию эпителия с шеечной поверхности. Образуются дефекты, которые замещаются клетками цилиндрического эпителия, который в норме присутствует в цервикальном канале.
Вирус папилломы человека способен приводить к метаплазии эпителия. Особенная роль принадлежит типам с высоким онкологическим риском: 16,18 и 31. Увеличивается шанс появления клеток с атипией при консолидации вирусной инфекции с хламидиями, вирусом герпеса или цитомегаловирусом.
Но воспаление является не единственным фактором, который приводит к образованию предраковых изменений. Его могут провоцировать:
- Травмы шейки матки, которые возникают во время родов, абортов, а также любых инвазивных вмешательств, требующих расширения цервикального канала. При этом появляются микроразрывы, нарушается трофика поврежденных участков.
- Гормональные колебания. У женщин с выявленными предраковыми процессами отмечается увеличение функции гонадотропинов, концентрации эстрадиола, 17-кортикостерона.
- Иммунные отклонения являются следствием хронического воспаления и инфекционного процесса. Отмечается увеличение количества Т-лимфоцитов, обладающих цитотоксической активностью и уменьшение клеток Лангерганса, выполняющих защитную функцию.
- Особенности сексуального поведения влияют на вероятность инфицирования вирусом папилломы человека и другими инфекциями. Отмечается, что, что чем раньше была начата половая жизнь, и чем больше партнеров было, тем выше шанс заполучить латентную инфекцию.
- Возрастной фактор. У женщин с приходом преклимактерия или климакса снижается концентрация эстрогенов, что приводит к развитию атрофических процессов во влагалище. Уменьшается толщина эпителия, снижается количество гликогена и полезных микроорганизмов, вырабатывающих молочную кислоту. Инфицирование и развитие воспаления происходит значительно легче.
- Оральные контрацептивы, в которых увеличено содержание гестагенов, также выступают фактором риска предраковых процессов.
- Роль наследственности также имеет место, но передается не само заболевание, а особенности иммунной реакции или защиты. При комбинации с дополнительными факторами развивается заболевание.
Вредные привычки, например, курение, относится к факторам риска. Его действие реализуется через нарушение питания тканей, вызванное спазмом микрососудов.
Криодеструкция
Данная процедура предполагает воздействие на атрофированные области жидким азотом. При этом поврежденные участки разрушаются, а здоровые ткани просто замораживаются. Период восстановления после криодеструкции занимает от 8 до 12 недель. Данный метод не применяется в том случае, если размер эритроплакии превышает пять миллиметров. Преимущество терапии жидким азотом состоит в отсутствии рубцов и болезненности. После завершения процедуры пациентка может сразу отправляться домой и не нуждается в госпитализации.
Стоит отметить, что при отсутствии у врача достаточной практики не исключена травматизация стенок влагалища и повторное возникновение эритроплакии. Причиной рецидива может быть неполное удаление атрофированных участков.
Лечение эритроплакии
Поскольку болезнь часто возникает на фоне вялотекущих воспалительных процессов, молочницы и ЗППП, у женщины берутся анализы для обнаружения возбудителя. Для диагностики скрытых инфекций используется ПРЦ — диагностика со взятием крови из вены.
По результатам анализов назначается лечение антибактериальными и антимикотическими препаратами. Применяются общеукрепляющие и иммуностимулирующие средства. Нередко после проведенного лечения состояние больной улучшается, а прогрессирование болезни останавливается.
К сожалению, возникшие очаги не исчезают после лечения, поэтому их удаляют с помощью лазера и криовоздействия (замораживания). Это позволяет избежать злокачественного перерождения клеток. После процедуры слизистая восстанавливается. На шейке появляется здоровая ткань без рубцов.
В тяжелых случаях и при подозрении на начавшееся злокачественное перерождение атрофичные очаги иссекают хирургическим методом — это единственное правильное решение, способное защитить пациентку от развития раковой опухоли.
Женщину обследуют на гормоны, потому что неоткорректированный гормональный статус провоцирует образование новых очагов. При выявлении гормонального дисбаланса проводится гормонозамещающая терапия. Эта методика давно практикуется в зарубежных клиниках и очень эффективна.
Поскольку причины болезни до конца не выяснены, пациентка, пролеченная по поводу эритроплакии, должна наблюдаться у гинеколога.
Радиоволны и лазер
Эти процедуры являются болезненными, поэтому перед началом сеанса необходимо обезболивание. Лазерное лечение проводится между пятыми и седьмыми сутками от начала последней менструации.
Для восстановления поврежденных тканей потребуется полтора месяца. В течение этого периода женщина может испытывать болезненность внизу живота и легкие кровотечения. Все это считается допустимой нормой. Осложнением может стать развитие воспаления или инфицирование обработанной области, но спровоцировать это могут только несоблюдение рекомендаций гинеколога.
Радиоволновый метод используется с четвертого по девятый день от начала последних месячных, так как именно в это время маловероятны кровотечения, а ткани восстанавливаются намного быстрее. Процедура занимает не больше 15 минут, а полное восстановление происходит через месяц.
Проявления и возможные осложнения
Симптомов у эритроплакии в классическом понимании не существует. Это чаще всего случайная находка во время прохождения планового осмотра. Так как заболевание развивается как следствие хронического воспаления, могут наблюдаться признаки, характерные для цервицита, кольпита, вагинита:
- выделения из половых путей различной интенсивности, которые усиливаются в периоды обострения и перед месячными;
- чувство зуда и жжения вульвы, влагалища при раздражении от выделений;
- боль внизу живота при хроническом течении патологии появляется редко, бывает ощущение дискомфорта;
- болезненные ощущения во время полового акта – диспареуния, которые могут возникать как во влагалище, так и внизу живота.
При далеко зашедшей эритроплакии, обширном поражении шейки может наблюдаться контактное кровотечение, возникающее после полового акта. Оно не продолжительное и не переходит в массивную кровопотерю.
Наличие атипических клеток позволяет отнести эритроплакию к предраковым заболеваниям. Без лечения и при воздействии дополнительных повреждающих факторов самым грозным последствием становиться перерождение процесса в злокачественный. Среди других осложнений – наличие постоянного очага воспаления, которое провоцируется местным иммунитетом.
Прогноз и профилактика
При своевременном обнаружении и лечении эритроплакии прогноз на выздоровление благоприятный. Патология озлокачествляется очень редко, рецидивы после проведения операции практически не наблюдаются. Пациенткам рекомендуется цитологический, кольпоскопический и бактериологический контроль спустя 1 месяц после проведения терапевтического мероприятия, а затем один раз в 3 месяца на протяжении 1 года. Также в целях профилактики необходимо регулярно обследоваться у гинеколога, своевременно лечить воспаления репродуктивной системы, воздерживаться от незащищенного секса и планировать беременность.